
НИАРМЕДИК
Онлайн запись, медкарта


Деформация большого пальца стопы (появление «шишки» в районе основания большого пальца, его искривление) в медицине называется вальгусной деформацией большого пальца стопы. Халлюкс Вальгус –это довольно частая патология. Она представляет собой не только косметическую проблему, но и ортопедическую, так как проявляется болями, препятствует нормальному ношению обуви, а также может перейти в артроз сустава.
«Красота требует жертв» слышат девочки с самого раннего возраста и, повинуясь устоявшимся представлениям о красоте, наряжаются в прелестные, но подчас неудобные, платьица и туфельки.
Со временем на смену детской обуви приходят модные босоножки на высокой шпильке, и никакие рекомендации врачей уже не способны снять женщину с пьедестала ее каблуков. Стильная, успешная, уверенная, она несет себя по жизни, невзирая на неудобства, боли и усталость в изящных ножках. Но обратная сторона есть у каждой медали, и, спустя годы, модницы сталкиваются с проблемой, называемой врачами Hallux Valgus.
.jpg)
Синдром недостаточности соединительной ткани проявляется гиперподвижностью суставов, слабостью связочного аппарата, склонностью к поперечному плоскостопию и варикозному расширению вен. Четко прослеживается влияние наследственных факторов в появлении дефектов соединительной ткани, поэтому на Халюс Вальгус могли жаловаться ваши мамы и бабушки.
Ношение неправильно подобранной обуви (по размеру, полноте, колодке) или обуви на высоком каблуке по сути является лишь предрасполагающим фактором, способствующим развитию болезни при наличии других причин.
Нарушение нервной регуляции тканей стопы, ранее полученные травмы, врожденные аномалии, полиомиелит также способны привести к деформации стопы.
Неравномерность натяжения мышц, отвечающих за положение большого пальца, приводит к нестабильности стопы и компенсаторному появлению костного нароста у основания пальца. Нагрузка при ходьбе перераспределяется неправильно, что лишь усугубляет ситуацию. Форма стопы изменяется, заболевание неуклонно прогрессирует.
В большинстве случаев халлюкс вальгус причины оказываются взаимосвязаны и оцениваются в комплексе. Подобный системный подход позволяет подобрать лечение, максимально подходящее пациенту.
Выраженность симптоматики и характер жалоб во многом зависят от халюс вальгус степени. Внимательное к себе и своему здоровью отношение приводит пациента к врачу на ранней стадии развития болезни. Причиной обращения в таком случае становится скорее косметический дефект стопы, нежели жалобы на боль и ограничение подвижности. Здесь стабилизация процесса возможна за счет консервативных средств лечения, например, ночного бандажа. В случаях, когда болезнь достигла средней или поздней стадии, симптомы оказываются выражены и приносят значительный дискомфорт.
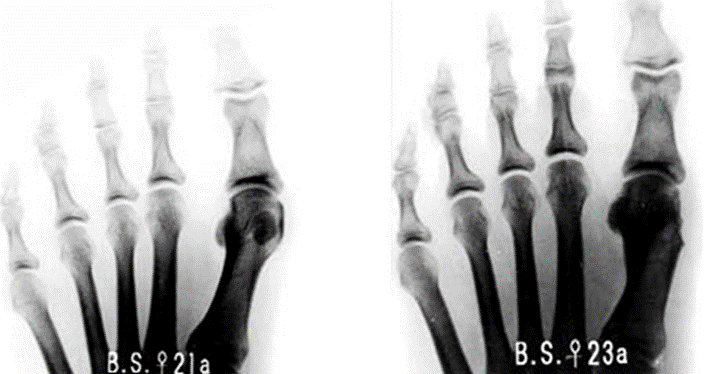
.jpg) Обычно для выставления диагноза бывает достаточно осмотра, опроса пациента и рентгенологического исследования суставов стопы. Рентгеновский снимок дает исчерпывающую информацию для уточнения степени болезни, которая определяется углом между I и II плюсневыми костями и углом между I пальцем и плюсневой костью.
Обычно для выставления диагноза бывает достаточно осмотра, опроса пациента и рентгенологического исследования суставов стопы. Рентгеновский снимок дает исчерпывающую информацию для уточнения степени болезни, которая определяется углом между I и II плюсневыми костями и углом между I пальцем и плюсневой костью.
Дополнительно оценивается степень дегенеративных изменений в суставе (артроза), для чего пациенту может быть назначено КТ или МРТ стопы. При нарушениях иннервации также требуется консультация невролога.
Каждый случай индивидуален, и зависит от ряда причин. В первую очередь от того, когда пациент обратился к врачу. На самых ранних стадиях заболевания бывает достаточно профилактических мер.
Для профилактики прогрессирования деформации и для комфортного ощущения стопы рекомендуются специальные ортопедические приспособления. К ним относятся стелька-супинатор, П-образная шина для второго пальца и ночная лонгета для первого пальца. Эти консервативные средства могут приостановить развитие деформации, облегчить боль и создать здоровую среду для функционирования стопы.
В случаях, когда профилактические меры не могут помочь пациентам, назначают операцию.
1 стадия – хирургическое вмешательство затрагивает только мягкие ткани – сухожилия, мышцы, изменяющие положение пальцев ноги стопы, не затрагивая кость.
2 стадия – при операции производится воздействие на кость, производится остеотомия – рассечение кости и остеосинтез – ее фиксация.
3 стадия – эндопротезирование – полная замена сустава.
Несомненно то, что оперировать легче и получить эффект коррекции проще при начальных деформациях стопы и пальца, особенно у молодых. В пожилом возрасте и при запущенных деформациях операция протекает сложнее, выздоровление длится дольше.
Халлюкс вальгус лечение методом оперативного вмешательства применяется уже много лет. Еще недавно операцией выбора было удаление головки плюсневой кости первого пальца или спиливание выступающего костного участка, однако результатом становилось неправильное перераспределение нагрузки на стопу, нарушение ее свода. Другие вмешательства предусматривали длительный послеоперационный период с обязательным наложением гипса.
Несмотря на огромное множество способов предложенных операций при «шишечке» на первом пальце стопы, их можно разделить принципиально на две группы: Операции на мягких тканях заключаются в перемещении и натяжении сухожилий с целью исправления костно-суставной деформации. Рецидив после подобных операций со временем практически неизбежен. Эти виды операций широко не используются в мировой практике.
Операции на костях превосходят операции на мягких тканях по качеству коррекции и по долговечности эффекта. Такие операции заключаются в проведении остеотомии, направленной на изменение оси плюсневой кости; их часто дополняют остеотомией первой фаланги большого пальца.
«На данный момент при Hallux valgus наибольшее распространение получили две дистальных остеотомии, которые позволяют достичь хороших и устойчивых результатов лечения»
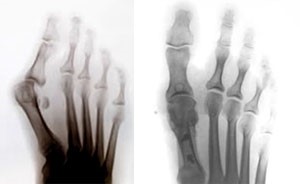
Шевронная остеотомия (Сhevron)
Scarf остеотомия
В послеоперационном периоде при использовании современных методик операций на стопе нагрузка возможна сразу же после операции без костылей, но только в специальной обуви. При этом Ваша стопа на 2 недели будет в специальной послеоперационной повязке.
Наличие этой повязки очень важно, потому что первое время она будет удерживать палец в правильном положении. Повязку необходимо сохранять сухой. Мыться после операции можно, но только предохраняя повязку от намокания.
После того как закончиться действие анестезии Вам будет необходимо принимать обезболивающие лекарства, чтобы Вы чувствовали себя комфортно в послеоперационном периоде.
Ваша стопа, возможно, будет выглядеть отечной. Для купирования отека мы рекомендуем, по возможности, держать ногу в возвышенном положении. Возможно, Ваш врач назначит Вам краткий (4-6 недель) курс препаратов для разжижения крови (с целью профилактики тромбоза глубоких вен).
После снятия швов мы назначим Вам курс реабилитационного лечения. Мы придаем значительное внимание программе реабилитации после операций на стопе, поскольку уверены, что это немаловажная составляющая успешного лечения.
За время лечения Вам несколько раз будет необходимо выполнить рентгенограммы:
Персонал нашей клиники всегда будет рад помочь Вам и ответить на все Ваши вопросы. Для записи к специалисту просим записываться по телефонам регистратуры (39)555-02;499-92;




ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ К ПРИМЕНЕНИЮ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Правовая информация и условия использования | Пользовательское соглашение
© 2020-2025 Сеть клиник “НИАРМЕДИК”, Калужская область, г. Обнинск, уг. Гагарина 37 Б, nrmedic@inbox.ru